Ngày 24 tháng 3 năm 2026 đánh dấu Ngày Thế giới phòng chống bệnh lao lần thứ 31. Tổ chức Y tế Thế giới (WHO) đã công bố chủ đề toàn cầu năm nay là:“Đúng vậy! Chúng ta có thể chấm dứt bệnh lao!”, nhấn mạnh rằng sự lãnh đạo mạnh mẽ của chính phủ, cam kết chính trị bền vững và hành động phối hợp đa ngành là điều cần thiết để chấm dứt dịch bệnh lao (TB).

Tiến bộ toàn cầu và những thách thức còn lại
Theo Báo cáo Lao toàn cầu năm 2025, công tác kiểm soát bệnh lao toàn cầu đã đạt được một cột mốc quan trọng vào năm 2024, với cả iTỷ lệ mắc bệnh và tử vong đang giảm.lần đầu tiên kể từ đại dịch COVID-19.
Ước tính10,7 triệu ngườiVào năm 2024, có 54% trường hợp mắc bệnh lao, trong đó 35% là nam giới, 11% là nữ giới và 11% là trẻ em và thanh thiếu niên. Trong số các trường hợp này, khoảng...619.000 (5,8%)đồng thời nhiễm HIV, và390.000 (3,6%)là bệnh lao kháng đa thuốc hoặc kháng rifampicin (MDR/RR-TB).
Bệnh lao gây ra khoảng1,23 triệu người chếtNăm 2024, bệnh lao vẫn là nguyên nhân gây tử vong do nhiễm trùng hàng đầu trên toàn cầu, vượt qua COVID-19. Sau ba năm gia tăng từ năm 2021 đến năm 2023, tỷ lệ mắc bệnh lao toàn cầu đã giảm gần 2% vào năm 2024, phản ánh sự phục hồi dần dần của các dịch vụ điều trị lao.[1]
Về mặt địa lý,67% trường hợpCác ca bệnh này tập trung ở tám quốc gia: Ấn Độ, Indonesia, Philippines, Trung Quốc, Pakistan, Nigeria, Cộng hòa Dân chủ Congo và Bangladesh.
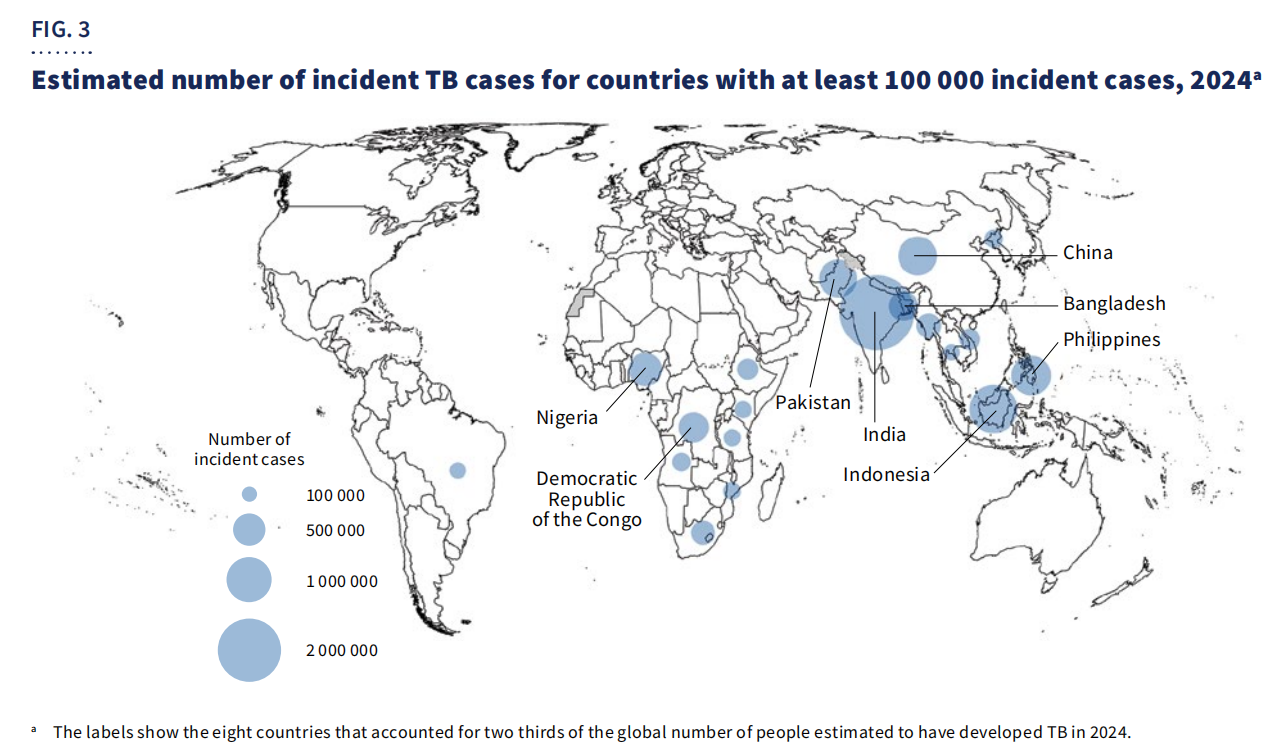
Mặc dù đã có những tiến bộ, bệnh lao vẫn là nguyên nhân gây tử vong hàng đầu ở người nhiễm HIV và là yếu tố chính góp phần gây tử vong liên quan đến tình trạng kháng thuốc kháng sinh. Nguồn tài trợ toàn cầu vẫn chưa đủ, chỉ có thể được dành cho một số ít trường hợp.5,9 tỷ đô la Mỹcó sẵn vào năm 2024—thấp hơn nhiều so vớiMục tiêu hàng năm là 22 tỷ đô la Mỹ.dự kiến vào năm 2027.
Những số liệu này nhấn mạnh nhu cầu cấp thiết phải tăng cường các chương trình kiểm soát bệnh lao trên toàn cầu, tập trung vào việc mở rộng khả năng tiếp cận các xét nghiệm chẩn đoán, cải thiện kết quả điều trị và giải quyết các yếu tố xã hội thúc đẩy sự lây truyền bệnh lao. Bệnh lao tiếp tục đòi hỏi sự hợp tác quốc tế mạnh mẽ và cam kết chính trị để đạt được các mục tiêu của Chiến lược Chấm dứt bệnh lao.
Vi khuẩn Mycobacterium tuberculosis: Cơ chế gây bệnh và phân loại
Vi khuẩn Mycobacterium tuberculosis (MTB/M. tuberculosis) là tác nhân gây bệnh chính và phổ biến nhất gây ra bệnh lao (TB). Nó có thể xâm nhập vào cơ thể người qua đường hô hấp, đường tiêu hóa hoặc da và niêm mạc bị tổn thương, lây nhiễm nhiều cơ quan và gây ra các dạng lao khác nhau. Lao phổi, chủ yếu lây truyền qua giọt bắn, chiếm hơn 80% các trường hợp lao. Các triệu chứng phổ biến bao gồm ho, tiết đờm và ho ra máu. Sau khi nhiễm trùng ở phổi, vi khuẩn có thể lan qua đường máu đến nhiều hệ thống, có khả năng dẫn đến lao xương, lao đường tiết niệu hoặc lao đường tiêu hóa.[2]
MTB là một phần của chi Mycobacterium, bao gồm:
- Phức hợp vi khuẩn Mycobacterium tuberculosis (MTBC): Bao gồm M. tuberculosis, M. bovis, M. africanum, M. canettii và M. microti, cùng một số loại khác. Trong khi M. tuberculosis là nguyên nhân chính gây bệnh lao, M. bovis và M. africanum cũng có thể gây ra bệnh này.
- Vi khuẩn mycobacteria không gây lao (NTM).
- Vi khuẩn Mycobacterium leprae, tác nhân gây bệnh phong.
Các phương pháp chẩn đoán trong phòng thí nghiệm
Chẩn đoán chính xác và kịp thời là yếu tố thiết yếu để kiểm soát bệnh lao hiệu quả. Tổ chức Y tế Thế giới nhấn mạnh rằngCác công nghệ chẩn đoán phân tử nhanh đã làm thay đổi căn bản việc phát hiện bệnh lao bằng cách cho phép xác định mầm bệnh với độ nhạy và độ đặc hiệu cao, đồng thời phát hiện cả tình trạng kháng thuốc.[1].
- Kính hiển vi và nuôi cấye: Nuôi cấy vi khuẩn vẫn là tiêu chuẩn vàng trong chẩn đoán lao, vì nó cho phép xác định chính xác các vi sinh vật còn sống và hỗ trợ xét nghiệm độ nhạy cảm với thuốc cũng như phân tích gen. Tuy nhiên, do tốc độ sinh trưởng chậm của vi khuẩn Mycobacterium tuberculosis, kết quả thường cần 2-8 tuần, hạn chế tính hữu ích lâm sàng trong việc đưa ra quyết định khẩn cấp.
-Xét nghiệm miễn dịch: Các phương pháp miễn dịch, bao gồm xét nghiệm da tuberculin (TST) và xét nghiệm giải phóng interferon-gamma (IGRA), phát hiện phản ứng miễn dịch của vật chủ đối với nhiễm trùng lao. Mặc dù hữu ích trong việc xác định nhiễm trùng tiềm ẩn, các xét nghiệm này không thể phân biệt một cách đáng tin cậy giữa nhiễm trùng đang hoạt động và nhiễm trùng trước đó, do đó có độ đặc hiệu chẩn đoán hạn chế ở những khu vực có gánh nặng bệnh tật cao.
-Chẩn đoán phân tử (NAAT): Các xét nghiệm dựa trên DNA, chẳng hạn như khuếch đại axit nucleic (NAAT), được khuyến cáo sử dụng vì độ nhạy và độ đặc hiệu cao.
-Giải trình tự thế hệ tiếp theo có chọn lọc (tNGS): Các công nghệ giải trình tự mục tiêu cung cấp khả năng xác định các đột biến liên quan đến kháng thuốc với độ phân giải cao. Hướng dẫn của WHO khuyến nghị tNGS là một công cụ tiên tiến để phát hiện kháng thuốc sau chẩn đoán, hỗ trợ các chiến lược điều trị chính xác [3].
-Giải trình tự metagenomic thế hệ tiếp theo (mNGS): Giải trình tự metagenomic cho phép phát hiện không thiên vị nhiều loại mầm bệnh mà không cần lựa chọn mục tiêu trước. Phương pháp này đặc biệt có giá trị trong các tình huống lâm sàng phức tạp hoặc không rõ ràng, bao gồm nhiễm trùng hỗn hợp và bệnh nhân suy giảm miễn dịch, nơi các phương pháp chẩn đoán thông thường có thể không đủ.
WHO nhấn mạnh thêm rằng việc xác nhận vi sinh là điều cần thiết để bắt đầu liệu pháp thích hợp và cải thiện kết quả điều trị cho bệnh nhân, củng cố tầm quan trọng của việc tích hợp chẩn đoán phân tử tiên tiến vào các chương trình kiểm soát bệnh lao [1].
Giải pháp chẩn đoán phân tử toàn diện từ Macro & Micro-Test
1.Phát hiện lao và kháng thuốc bằng PCR đa mồibệnh lao
| Mã sản phẩm | Tên sản phẩm | Chứng nhận |
| HWTS-RT001 | Bộ kit phát hiện DNA vi khuẩn lao (Mycobacterium Tuberculosis) (PCR huỳnh quang) | CE |
| HWTS-RT137 | Bộ kit phát hiện đột biến kháng Isoniazid của vi khuẩn Mycobacterium Tuberculosis (Đường cong nóng chảy) | CE |
| HWTS-RT074 | Bộ kit phát hiện axit nucleic và khả năng kháng rifampicin của vi khuẩn Mycobacterium Tuberculosis (Đường cong nóng chảy) | CE |
| HWTS-RT102 | Bộ kit phát hiện axit nucleic dựa trên khuếch đại đẳng nhiệt bằng đầu dò enzyme (EPIA) đối với vi khuẩn Mycobacterium tuberculosis | CE |
| HWTS-RT144 | Bộ kit phát hiện axit nucleic phức hợp Mycobacterium Tuberculosis đông khô (khuếch đại đẳng nhiệt bằng đầu dò enzyme) | CE |
| HWTS-RT105 | Bộ kit phát hiện DNA vi khuẩn lao Mycobacterium Tuberculosis đông khô (PCR huỳnh quang) | CE |
| HWTS-RT147 | Bộ kit phát hiện kháng thuốc Rifampicin và Isoniazid (Đường cong nóng chảy) của vi khuẩn Mycobacterium Tuberculosis | CE |
Khi có nghi ngờ lâm sàng mạnh mẽ về bệnh lao (TB),HWTS-RT147Xét nghiệm này được khuyến cáo để phát hiện định tính nhiễm trùng MTB và bệnh lao kháng thuốc đa kháng (MDR-TB). Xét nghiệm này xác định các đột biến trong...gen rpoB, dẫn đến tình trạng kháng rifampicin (RIF) và các đột biến tronggen katG và InhACác bệnh lý này có liên quan đến tình trạng kháng isoniazid (INH). Nó cung cấp một xét nghiệm hiệu quả, chỉ cần thực hiện một lần cho cả MTB và MDR-TB, tích hợp kiểm soát chất lượng nội bộ để giảm thiểu kết quả âm tính giả, đảm bảo kết quả nhanh chóng và chính xác.
2.Giải trình tự đích PTNseq cho các tác nhân gây bệnh đường hô hấp và lập hồ sơ kháng thuốc
| Mã sản phẩm | Tên sản phẩm | Thông số kỹ thuật. |
| HWKF-TS0001 | Bộ dụng cụ làm giàu gen mầm bệnh nhiễm trùng máu PTNseq | 24 xét nghiệm/bộ |
| HWKF-TS0002 | Bộ kit làm giàu gen vi sinh vật gây bệnh nhiễm trùng hệ thần kinh trung ương PTNseq | 24 xét nghiệm/bộ |
| HWKF-TS0003 | Bộ kit làm giàu gen mầm bệnh nhiễm trùng đường hô hấp PTNseq | 24 xét nghiệm/bộ |
| HWKF-AT0003 | Bộ dụng cụ xây dựng thư viện làm giàu tự động vi sinh vật gây bệnh nhiễm trùng đường hô hấp PTNseq (ONT) | 24 xét nghiệm/bộ |
| HWKF-TS0004 | Bộ kit làm giàu gen mầm bệnh truyền nhiễm phổ rộng PTNseq | 24 xét nghiệm/bộ |
| HWKF-TS0005 | Bộ kit làm giàu gen vi sinh vật gây bệnh truyền nhiễm phổ rộng PTNseq | 24 xét nghiệm/bộ |
| HWKF-TS0151 | Bộ kit định typ vi khuẩn Mycobacterium và làm giàu gen kháng thuốc (Phương pháp khuếch đại đa bội) | 24 xét nghiệm/bộ |
Trong trường hợp nhiễm trùng đường hô hấp hỗn hợp (bao gồm nhiễm trùng đường hô hấp trên và dưới, bệnh lao và các bệnh hô hấp mãn tính), hoặc khi cần phân tích gen kháng thuốc (ví dụ: nghi ngờ mắc bệnh lao kháng thuốc),Chuỗi PTNseq phát hiện gen mục tiêu tốc độ caoCó thể được áp dụng. Dựa trên công nghệ giải trình tự đích tiên tiến, PTNseq sử dụng PCR siêu đa kênh để làm giàu các trình tự đích cụ thể, kết hợp với giải trình tự thông lượng cao và công nghệ nanopore thế hệ thứ ba để nhận dạng mầm bệnh toàn diện và lập hồ sơ kháng thuốc.
Hệ thống sử dụng các mồi đặc hiệu cao đã được cấp bằng sáng chế để khuếch đại siêu đa kênh các gen mục tiêu. Được hỗ trợ bởi cơ sở dữ liệu độc quyền và các thuật toán tin sinh học thông minh, hệ thống cung cấp khả năng nhận dạng mầm bệnh chính xác cùng với phân tích gen kháng thuốc và gen độc lực. Quá trình làm giàu mục tiêu làm giảm sự can thiệp từ DNA vật chủ, cải thiện độ nhạy trong các mẫu có nền DNA người cao và cho phép phát hiện hiệu quả các mục tiêu khó như...Vi khuẩn lao (Mycobacterium tuberculosis), nấm, vi khuẩn nội bào, virus RNA và các gen kháng thuốc hoặc độc lực.
PTNseq đạt được giới hạn phát hiệnthấp tới 100 bản sao/mLvà bao gồm175 tác nhân gây bệnh đường hô hấp phổ biến, bao gồm 76 loại vi khuẩn, 73 loại virus, 19 loại nấm, 7 loại mycoplasma, cũng nhưChlamydia, Rickettsiavà 54 gen kháng thuốcBảng điều khiển bao gồmVi khuẩn lao (Mycobacterium tuberculosis)các loại vi khuẩn mycobacteria không gây lao phức tạp và quan trọng.
Dòng sản phẩm PTNseq kết hợp độ nhạy cao với hiệu quả chi phí, cải thiện tỷ lệ phát hiện mầm bệnh và hỗ trợ liệu pháp kháng khuẩn cá thể hóa, đồng thời giúp giảm thiểu tình trạng kháng kháng sinh. Được tích hợp với hệ thống chuẩn bị thư viện giải trình tự gen hoàn toàn tự động (AIOS), nó cung cấp một giải pháp hợp lý ngay tại bệnh viện với thời gian xử lý nhanh chóng chỉ 6,5 giờ từ khi lấy mẫu đến khi có kết quả.

3. Giải trình tự metagenomic để phát hiện mầm bệnh phổ rộng
| Mã sản phẩm | Tên sản phẩm | Thông số kỹ thuật. |
| HWKF-MN0011 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (DNA-Illumina) | 24 xét nghiệm/bộ |
| HWKF-MN0018 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (DNA-MGI) | 24 xét nghiệm/bộ |
| HWKF-MN0021 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (DNA-ONT) | 24 xét nghiệm/bộ |
| HWKF-MN0012 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (RNA-Illumina) | 24 xét nghiệm/bộ |
| HWKF-MN0019 | Bộ dụng cụ phát hiện mầm bệnh dựa trên metagenomic (RNA-MGI) | 24 xét nghiệm/bộ |
| HWKF-MN0022 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (RNA-ONT) | 24 xét nghiệm/bộ |
| HWKF-MN0013 | Bộ dụng cụ phát hiện mầm bệnh bằng phương pháp metagenomic (DNA+RNA-Illumina) | 24 xét nghiệm/bộ |
| HWKF-AYM0013 | Bộ dụng cụ xây dựng thư viện tự động phát hiện mầm bệnh metagenomic (DNA+RNA-Illumina) | 24 xét nghiệm/bộ |
| HWKF-MN0020 | Bộ dụng cụ phát hiện mầm bệnh metagenomic (DNA+RNA-MGI) | 24 xét nghiệm/bộ |
| HWKF-MN0023 | Bộ dụng cụ phát hiện mầm bệnh metagenomic (DNA+RNA-ONT) | 24 xét nghiệm/bộ |
Khi chẩn đoán lâm sàng không rõ ràng,mNGS phát hiện gen năng suất cao của mầm bệnhPhương pháp này có thể được thực hiện trên nhiều mẫu khác nhau từ bệnh nhân, bao gồm dịch rửa phế nang, đờm, dịch ngoáy họng, máu, dịch màng phổi, mủ và mẫu mô. Phương pháp này sử dụng công nghệ giải trình tự metagenomic, trong đó các mẫu khác nhau trải qua quá trình tiền xử lý có mục tiêu, tiếp theo là chiết xuất axit nucleic bằng hạt thủy tinh và enzyme phân giải thành tế bào, giúp tăng hiệu quả chiết xuất. Giải trình tự được điều chỉnh cho nhiều nền tảng, đảm bảo khối lượng dữ liệu lớn để cải thiện độ nhạy mNGS và tính toàn vẹn của quá trình lắp ráp. Dữ liệu được phân tích bằng cơ sở dữ liệu tự xây dựng và các thuật toán thông minh để phát hiện.hơn 20.000 tác nhân gây bệnhBao gồm vi khuẩn, nấm, virus và ký sinh trùng, cung cấp thông tin về các vi sinh vật gây bệnh nghi ngờ. Phương pháp này phù hợp cho các bệnh nhân khó chẩn đoán, bệnh nặng hoặc suy giảm miễn dịch, bao gồm cả việc xác định...MTBtổ hợpVàNTMNó cũng hữu ích trong điều trị các trường hợp nhiễm trùng hỗn hợp. Điều này giúp cải thiện đáng kể tỷ lệ phát hiện mầm bệnh và hỗ trợ định hướng việc sử dụng kháng sinh có mục tiêu trong lâm sàng, cho phép chẩn đoán nhiễm trùng chính xác.
Phần kết luận
Mặc dù đã đạt được những tiến bộ đáng kể, bệnh lao vẫn là một thách thức lớn đối với sức khỏe toàn cầu, đặc biệt là trong bối cảnh kháng thuốc, thiếu hụt kinh phí và sự bất bình đẳng trong tiếp cận các phương pháp chẩn đoán.
WHO nhấn mạnh rằng việc mở rộng khả năng tiếp cận các phương pháp chẩn đoán phân tử nhanh và công nghệ giải trình tự gen tiên tiến là điều cần thiết để đạt được các mục tiêu của Chiến lược Chấm dứt bệnh lao. Với sự đổi mới, đầu tư và hợp tác toàn cầu liên tục, việc chấm dứt bệnh lao không còn là một khát vọng mà là một mục tiêu có thể đạt được.
Tài liệu tham khảo:
- Tổ chức Y tế Thế giới. Báo cáo toàn cầu về bệnh lao năm 2024/2025: Xét nghiệm chẩn đoán và điều trị.
- Tổ chức Y tế Thế giới. Cẩm nang của WHO về lựa chọn các xét nghiệm chẩn đoán nhanh phân tử được WHO khuyến nghị để phát hiện bệnh lao và lao kháng thuốc.
- Tổ chức Y tế Thế giới. Hướng dẫn tổng hợp của WHO về bệnh lao: Mô-đun 3 – Chẩn đoán (Cập nhật năm 2024).
Thời gian đăng bài: 24/03/2026
