Kháng thuốc kháng sinh (AMR) đã trở thành một trong những mối đe dọa lớn nhất đối với sức khỏe cộng đồng trong thế kỷ này, trực tiếp gây ra hơn 1,27 triệu ca tử vong mỗi năm và góp phần vào gần 5 triệu ca tử vong khác – cuộc khủng hoảng sức khỏe toàn cầu cấp bách này đòi hỏi hành động ngay lập tức của chúng ta.
Trong Tuần lễ nâng cao nhận thức về kháng thuốc kháng sinh toàn cầu (18-24 tháng 11), các nhà lãnh đạo y tế toàn cầu cùng nhau đưa ra lời kêu gọi:“Hãy hành động ngay: Bảo vệ hiện tại, đảm bảo tương lai.”Chủ đề này nhấn mạnh tính cấp thiết trong việc giải quyết vấn nạn kháng thuốc kháng sinh (AMR), đòi hỏi những nỗ lực phối hợp giữa các lĩnh vực y tế con người, sức khỏe động vật và môi trường.
Mối đe dọa của tình trạng kháng thuốc kháng sinh (AMR) vượt qua biên giới quốc gia và lĩnh vực chăm sóc sức khỏe. Theo nghiên cứu mới nhất trên tạp chí Lancet, nếu không có các biện pháp can thiệp hiệu quả chống lại AMR,Tổng số ca tử vong toàn cầu có thể đạt 39 triệu vào năm 2050.Trong khi đó, chi phí hàng năm để điều trị các bệnh nhiễm trùng kháng thuốc dự kiến sẽ tăng vọt từ mức hiện tại là 66 tỷ đô la lên...159 tỷ đô la.
Khủng hoảng kháng thuốc kháng sinh: Thực tế khắc nghiệt đằng sau những con số
Kháng thuốc kháng sinh (AMR) xảy ra khi các vi sinh vật—vi khuẩn, virus, ký sinh trùng và nấm—không còn phản ứng với các loại thuốc kháng sinh thông thường. Cuộc khủng hoảng sức khỏe toàn cầu này đã đạt đến mức báo động:
-Cứ sau 5 phút, 1 người tử vong do nhiễm trùng kháng kháng sinh
-Qua2050Kháng thuốc kháng sinh có thể làm giảm GDP toàn cầu 3,8%.
-96% các quốc gia(Tổng cộng 186 người) đã tham gia khảo sát theo dõi AMR toàn cầu năm 2024, cho thấy sự nhận thức rộng rãi về mối đe dọa này.
-Tại các đơn vị chăm sóc đặc biệt ở một số khu vực,hơn 50% các chủng vi khuẩn phân lậpbiểu hiện khả năng kháng ít nhất một loại kháng sinh
Cơ chế thất bại của thuốc kháng sinh: Các cơ chế phòng vệ của vi sinh vật
Thuốc kháng sinh hoạt động bằng cách nhắm vào các quá trình thiết yếu của vi khuẩn:
-Tổng hợp thành tế bàoThuốc kháng sinh nhóm penicillin phá vỡ thành tế bào vi khuẩn, gây vỡ và dẫn đến chết vi khuẩn.
-Sản xuất proteinTetracycline và macrolide ức chế ribosome của vi khuẩn, ngăn chặn quá trình tổng hợp protein.
-Sao chép DNA/RNAFluoroquinolone ức chế các enzyme cần thiết cho quá trình sao chép DNA của vi khuẩn.
-Tính toàn vẹn của màng tế bàoPolymyxin gây tổn thương màng tế bào vi khuẩn, dẫn đến tế bào chết.
-Các con đường trao đổi chấtSulfonamide ngăn chặn các quá trình thiết yếu của vi khuẩn, chẳng hạn như quá trình tổng hợp axit folic.
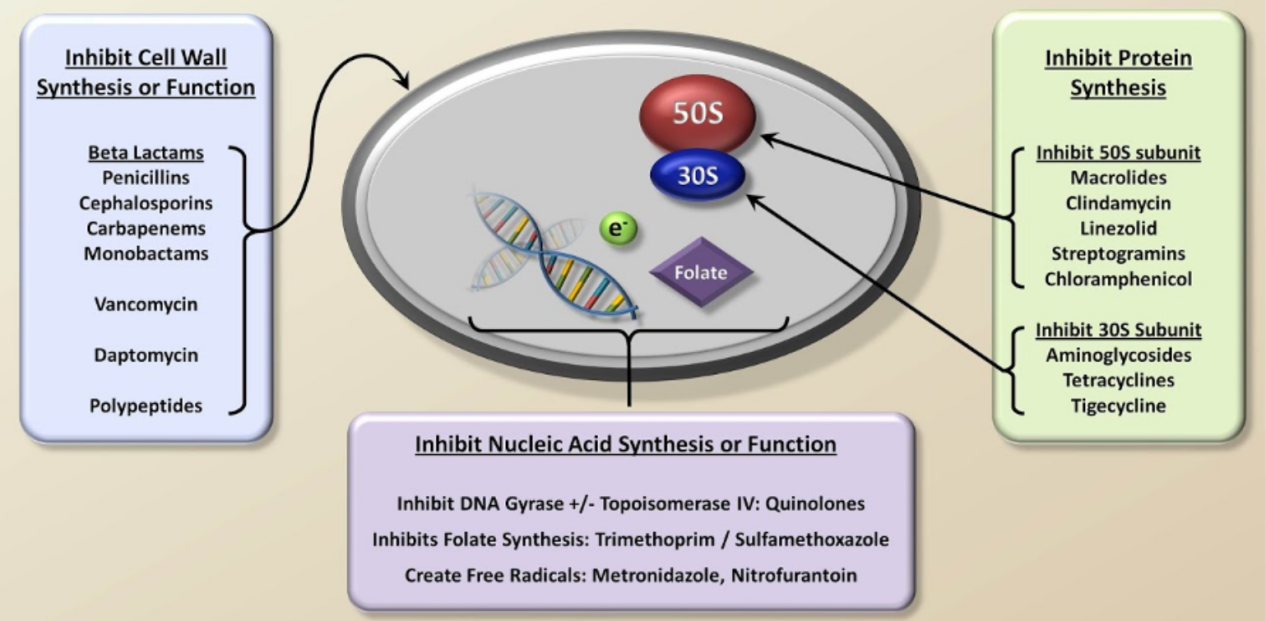
Tuy nhiên, thông qua chọn lọc tự nhiên và đột biến gen, vi khuẩn phát triển nhiều cơ chế để kháng kháng sinh, bao gồm sản sinh enzyme bất hoạt, thay đổi mục tiêu tác động của thuốc, giảm tích lũy thuốc và hình thành màng sinh học.
Carbapenemase: “Siêu vũ khí” trong cuộc khủng hoảng kháng thuốc kháng sinh.
Trong số các cơ chế kháng thuốc khác nhau, việc sản xuấtcarbapenemaseĐiều này đặc biệt đáng lo ngại. Các enzyme này thủy phân kháng sinh carbapenem—thường được coi là thuốc “điều trị cuối cùng”. Carbapenemase hoạt động như “siêu vũ khí” của vi khuẩn, phân hủy kháng sinh trước khi chúng xâm nhập vào tế bào vi khuẩn. Vi khuẩn mang các enzyme này—chẳng hạn nhưKlebsiella viêm phổiVàAcinetobacter baumannii—có thể sống sót và sinh sôi nảy nở ngay cả khi tiếp xúc với các loại kháng sinh mạnh nhất.
Đáng báo động hơn nữa, các gen mã hóa carbapenemase nằm trên các yếu tố di truyền di động có thể truyền giữa các loài vi khuẩn khác nhau.đẩy nhanh sự lan rộng toàn cầu của vi khuẩn kháng thuốc đa kháng.
Chẩn đoáns: Tuyến phòng thủ đầu tiên trong kiểm soát AMR
Chẩn đoán chính xác và nhanh chóng là rất quan trọng trong cuộc chiến chống lại tình trạng kháng kháng sinh. Việc xác định kịp thời vi khuẩn kháng thuốc có thể:
-Hướng dẫn điều trị chính xác, tránh sử dụng kháng sinh không hiệu quả.
- Thực hiện các biện pháp kiểm soát nhiễm trùng để ngăn ngừa sự lây lan của vi khuẩn kháng thuốc.
- Theo dõi xu hướng kháng thuốc để đưa ra quyết định về sức khỏe cộng đồng.
Giải pháp của chúng tôi: Các công cụ tiên tiến cho chiến đấu AMR chính xác
Để giải quyết thách thức ngày càng gia tăng về tình trạng kháng kháng sinh (AMR), Macro & Micro-Test đã phát triển ba bộ dụng cụ phát hiện carbapenemase tiên tiến đáp ứng các nhu cầu lâm sàng khác nhau, giúp các nhà cung cấp dịch vụ chăm sóc sức khỏe nhanh chóng và chính xác xác định vi khuẩn kháng thuốc để đảm bảo can thiệp kịp thời và cải thiện kết quả điều trị cho bệnh nhân.
1. Bộ kit phát hiện Carbapenemase (vàng keo)
Sử dụng công nghệ vàng keo để phát hiện carbapenemase nhanh chóng và đáng tin cậy. Thích hợp cho bệnh viện, phòng khám và thậm chí cả sử dụng tại nhà, đơn giản hóa quy trình chẩn đoán với độ chính xác cao.
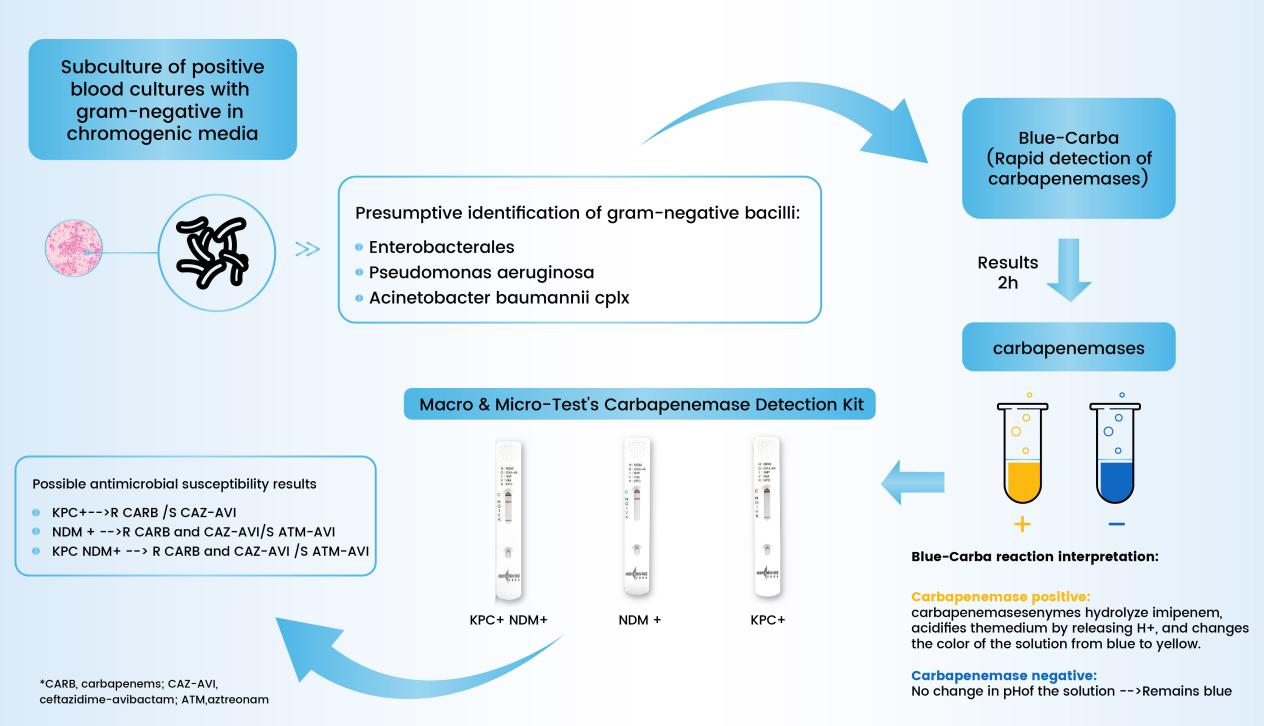
Ưu điểm cốt lõi:
-Phát hiện toàn diệnĐồng thời xác định năm gen kháng thuốc: NDM, KPC, OXA-48, IMP và VIM.
-Kết quả nhanh chóngCung cấp kết quả trong vòng15 phútNhanh hơn đáng kể so với các phương pháp truyền thống (1-2 ngày)
-Dễ sử dụngKhông cần thiết bị phức tạp hay đào tạo chuyên môn, phù hợp với nhiều môi trường khác nhau.
-Độ chính xác caoĐộ nhạy 95%, không có kết quả dương tính giả đối với các loại vi khuẩn phổ biến như Klebsiella pneumoniae hoặc Pseudomonas aeruginosa.
2. Bộ kit phát hiện gen kháng Carbapenem (PCR huỳnh quang)
Được thiết kế để phân tích di truyền chuyên sâu về khả năng kháng carbapenem. Lý tưởng cho việc giám sát toàn diện trong các phòng thí nghiệm lâm sàng, cung cấp khả năng phát hiện chính xác nhiều gen kháng carbapenem.
Ưu điểm cốt lõi:
-Lấy mẫu linh hoạt: Phát hiện trực tiếp từkhuẩn lạc thuần chủng, đờm hoặc dịch ngoáy trực tràng—không nuôi cấycần thiết
-Giảm chi phí: Phát hiện sáu gen kháng thuốc quan trọng (NDM, KPC, OXA-48, OXA-23), IMP và VIM trong một lần xét nghiệm duy nhất, loại bỏ việc xét nghiệm trùng lặp.
-Độ nhạy và độ đặc hiệu caoGiới hạn phát hiện thấp tới 1000 CFU/mL, không có phản ứng chéo với các gen kháng thuốc khác như CTX, mecA, SME, SHV và TEM.
-Khả năng tương thích rộngTương thích vớiTừ ví dụ đến câu trả lờiAIO 800 là thiết bị PCR phân tử tự động hoàn toàn và thiết bị PCR thông thường.

3. Bộ kit phát hiện đa gen Klebsiella pneumoniae, Acinetobacter baumannii, Pseudomonas aeruginosa và gen kháng thuốc (PCR huỳnh quang)
Bộ dụng cụ này tích hợp việc xác định vi khuẩn và các cơ chế kháng thuốc liên quan vào một quy trình đơn giản, hiệu quả để chẩn đoán.
Ưu điểm cốt lõi:
-Phát hiện toàn diện: Đồng thời xác địnhba tác nhân gây bệnh vi khuẩn chính—Klebsiella pneumoniae, Acinetobacter baumannii và Pseudomonas aeruginosa—và phát hiện bốn gen carbapenemase quan trọng (KPC, NDM, OXA48 và IMP) trong một lần xét nghiệm.
-Độ nhạy caoCó khả năng phát hiện DNA vi khuẩn ở nồng độ thấp tới 1000 CFU/mL.
-Hỗ trợ quyết định lâm sàngGiúp lựa chọn phương pháp điều trị kháng khuẩn hiệu quả thông qua việc xác định sớm các chủng vi khuẩn kháng thuốc.
-Khả năng tương thích rộngTương thích vớiTừ ví dụ đến câu trả lờiAIO 800 là thiết bị PCR phân tử tự động hoàn toàn và thiết bị PCR thông thường.
Các bộ dụng cụ phát hiện này cung cấp cho các chuyên gia chăm sóc sức khỏe những công cụ để giải quyết vấn nạn kháng thuốc kháng sinh ở các cấp độ khác nhau—từ xét nghiệm nhanh tại chỗ đến phân tích gen chi tiết—đảm bảo can thiệp kịp thời và giảm sự lây lan của vi khuẩn kháng thuốc.
Chống lại tình trạng kháng thuốc kháng sinh bằng chẩn đoán chính xác
Tại Macro & Micro-Test, chúng tôi cung cấp các bộ dụng cụ chẩn đoán tiên tiến giúp các nhà cung cấp dịch vụ chăm sóc sức khỏe có được những thông tin nhanh chóng và đáng tin cậy, cho phép điều chỉnh phương pháp điều trị kịp thời và kiểm soát nhiễm trùng hiệu quả.
Như đã được nhấn mạnh trong Tuần lễ nâng cao nhận thức về kháng thuốc kháng sinh toàn cầu, những lựa chọn của chúng ta ngày hôm nay sẽ quyết định khả năng bảo vệ các thế hệ hiện tại và tương lai khỏi mối đe dọa của tình trạng kháng thuốc kháng sinh.
Hãy cùng chung tay chống lại tình trạng kháng thuốc kháng sinh – mỗi mạng sống được cứu đều vô cùng quan trọng.
For more information, please contact: marketing@mmtest.com
Thời gian đăng bài: 19/11/2025
