- 1. Gánh nặng toàn cầu của ung thư cổ tử cung và những thách thức trong sàng lọc
Ung thư cổ tử cung vẫn là một thách thức lớn đối với sức khỏe cộng đồng toàn cầu, mặc dù phần lớn có thể phòng ngừa được thông qua sàng lọc hiệu quả và can thiệp sớm. Theo Tổ chức Y tế Thế giới (WHO), ước tính có 662.000 trường hợp mắc mới và 349.000 ca tử vong trên toàn thế giới vào năm 2022, xếp hạng đây là loại ung thư phổ biến thứ tư và là nguyên nhân gây tử vong do ung thư đứng thứ tư ở phụ nữ. Gánh nặng bệnh tật tập trung không đồng đều ở các quốc gia có thu nhập thấp và trung bình (LMICs), nơi tỷ lệ mắc và tử vong cao hơn đáng kể so với các quốc gia có thu nhập cao. Nguyên nhân chủ yếu là do thiếu các chương trình sàng lọc chất lượng cao và phát hiện, điều trị hiệu quả các tổn thương tiền ung thư, cùng với các yếu tố khác như:
-Cơ sở hạ tầng sàng lọc không có hoặc yếu kémThiếu các dịch vụ sàng lọc chất lượng, dễ tiếp cận.
-Hạn chế về nguồn lựcHạn chế về cơ sở hạ tầng phòng thí nghiệm, chuỗi cung ứng lạnh và nguồn điện ổn định.
-Thiếu hụt lực lượng lao độngThiếu nhân viên phòng thí nghiệm và lâm sàng được đào tạo bài bản.
-Sự chậm trễ và mất liên lạc trong quá trình theo dõi: Khoảng thời gian trễ giữa việc lấy mẫu và có kết quả, dẫn đến sự chậm trễ trong quản lý lâm sàng hoặc bệnh nhân bị mất theo dõi[1].
2. Nguyên nhân và cơ sở phân tử của quá trình sinh ung thư cổ tử cung
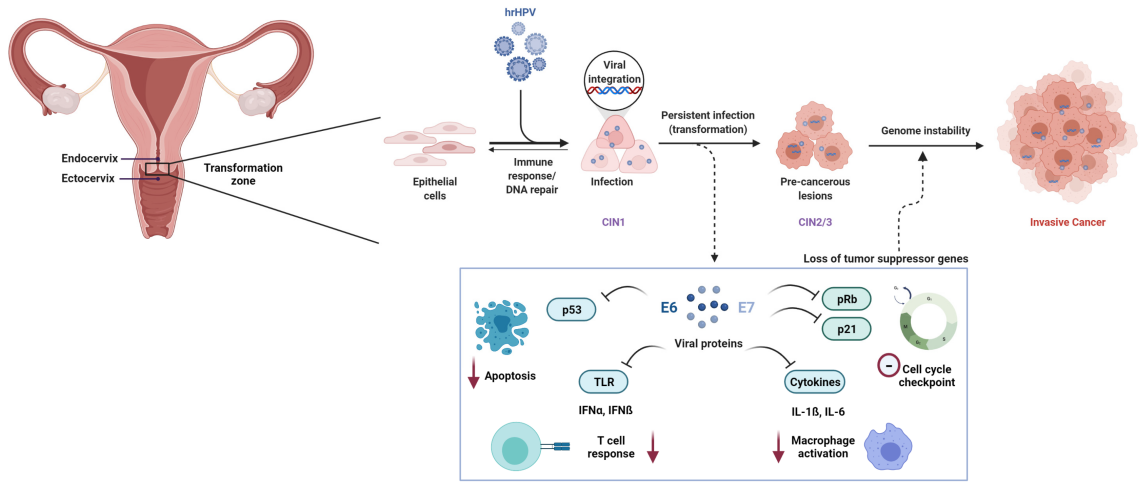
Nhiễm trùng dai dẳng do virus gây u nhú ở người nguy cơ cao (HR-HPV) là nguyên nhân cần thiết gây ra ung thư cổ tử cung. Trong số hơn 200 kiểu gen HPV đã được xác định, ít nhất...12 loạiđã được Cơ quan Nghiên cứu Ung thư Quốc tế (IARC) phân loại là chất gây ung thư (Nhóm 1).

Ở cấp độ phân tử, quá trình sinh ung thư do HPV gây ra chủ yếu được thúc đẩy bởi các oncoprotein virus E6 và E7. E6 thúc đẩy sự phân hủy protein ức chế khối u p53, trong khi E7 làm bất hoạt chức năng của protein retinoblastoma (Rb), dẫn đến rối loạn chu kỳ tế bào và chuyển đổi ác tính.
3.Các chiến lược sàng lọc được WHO khuyến nghị
Tổ chức Y tế Thế giới khuyến nghị xét nghiệm axit nucleic HPV (NAT) là phương pháp sàng lọc ban đầu được ưu tiên để phòng ngừa ung thư cổ tử cung.
Dân số nói chung:Xét nghiệm NAT dựa trên DNA hoặc mRNA của HPV
Phụ nữ sống chung với HIV:NAT dựa trên DNA HPV
Khoảng thời gian sàng lọc:
Phụ nữ từ 30–65 tuổi: Cứ 5–10 năm một lần
Phụ nữ sống chung với HIV: Khám định kỳ 3-5 năm một lần.
So với các phương pháp dựa trên tế bào học, xét nghiệm HPV chứng minhđộ nhạy cao hơnvà cung cấpgiá trị dự đoán âm tính vượt trội, cho phép khoảng thời gian sàng lọc dài hơn và tiết kiệm chi phí hơn.
4.Hồ sơ sản phẩm mục tiêu của WHO cho các xét nghiệm sàng lọc HPV
Tổ chức Y tế Thế giới (WHO) đã phát triển mộtHồ sơ sản phẩm mục tiêu (TPP)đối với các xét nghiệm sàng lọc HPV được thiết kế để sử dụng trong môi trường phi tập trung và hạn chế nguồn lực.[1]
Các đặc điểm chính bao gồm:
- Khả năng tương thích với các mẫu vật tự thu thập
- Phát hiện nhiều kiểu gen HPV nguy cơ cao (≥12 loại)
- Vận hành bởi nhân viên không được đào tạo trong phòng thí nghiệm
- Kết quả có sẵn trong một lần khám lâm sàng duy nhất
Các tiêu chí này hỗ trợ xét nghiệm tại chỗ và các chiến lược "sàng lọc và điều trị".
5.Nền tảng phát hiện HPV nguy cơ cao hoàn toàn tự động
Hệ thống AIO800 của Macro & Micro-Test cung cấpquy trình làm việc hoàn toàn tự động từ mẫu đến kết quảTích hợp quy trình chiết xuất, khuếch đại và phát hiện axit nucleic theo các chiến lược sàng lọc được WHO khuyến nghị.

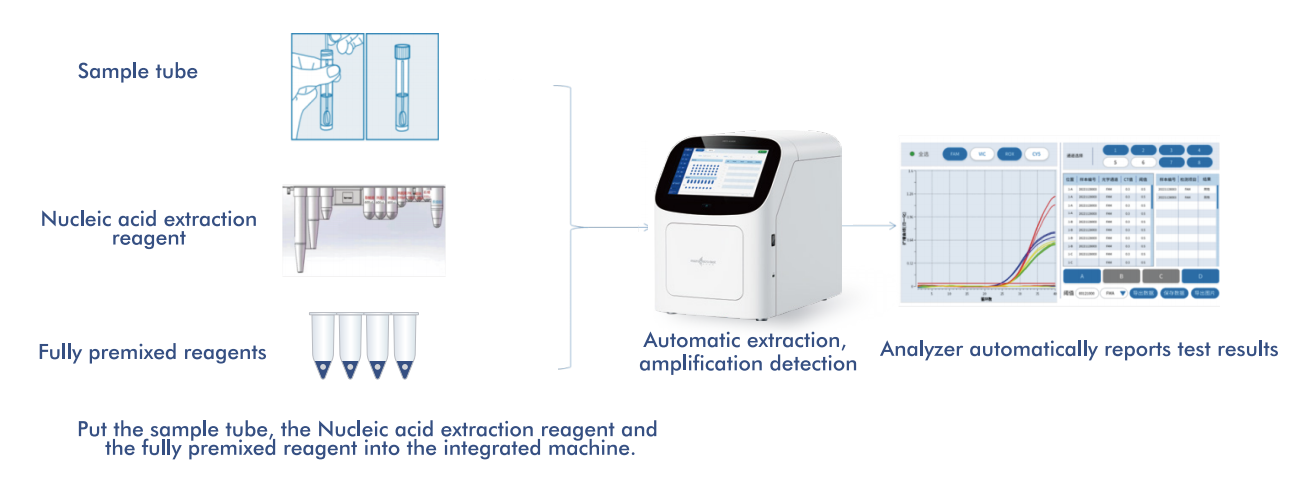
5.1 Quy trình tự động từ mẫu đến câu trả lời
Nền tảng này tích hợp quá trình chiết tách, khuếch đại và phát hiện axit nucleic vào một hệ thống khép kín duy nhất, yêu cầu sự can thiệp tối thiểu của người vận hành. Thiết kế này:
- - Giảm sự phụ thuộc vào nhân viên phòng thí nghiệm chuyên môn
- - Giảm thiểu sự biến động của quy trình và nguy cơ ô nhiễm.
- - Cho phép triển khai trong môi trường chăm sóc sức khỏe phi tập trung.
Đồng thời, năng lực xử lý dữ liệu của nó hỗ trợ ứng dụng trong các phòng thí nghiệm tập trung, tạo điều kiện thuận lợi cho các chương trình sàng lọc quy mô lớn.
5.2 Phạm vi bao phủ kiểu gen rộng
Hệ thống này phát hiện 14 loại HPV nguy cơ cao, bao gồm tất cả 12 loại gây ung thư được IARC phân loại (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 và 59), cũng như HPV66 và HPV68.
Điều quan trọng là nó cung cấpxác định kiểu gen cụ thểKết quả này cho phép phân tầng rủi ro và quản lý lâm sàng chính xác hơn.
5.3 Độ nhạy phân tích và ý nghĩa lâm sàng
Với giới hạn phát hiện là 300 bản sao/mL, hệ thống này có khả năng xác định nhiễm HPV ở mức độ thấp, góp phần vào:
- - Phát hiện sớm hơn các bệnh nhiễm trùng có ý nghĩa lâm sàng
- - Giá trị dự đoán âm tính được cải thiện
- -Hỗ trợ các khoảng thời gian sàng lọc kéo dài
5.4 Hỗ trợ lấy mẫu tự động
Nền tảng này tương thích với cả haimẫu dịch phết cổ tử cung và mẫu nước tiểu tự thu thậpTuân thủ các khuyến nghị của WHO để giải quyết các rào cản chính đối với việc tham gia sàng lọc, bao gồm:
- -Hạn chế tiếp cận các cơ sở chăm sóc sức khỏe
- - Những hạn chế về văn hóa xã hội
Thời gian đăng bài: 27/03/2026
